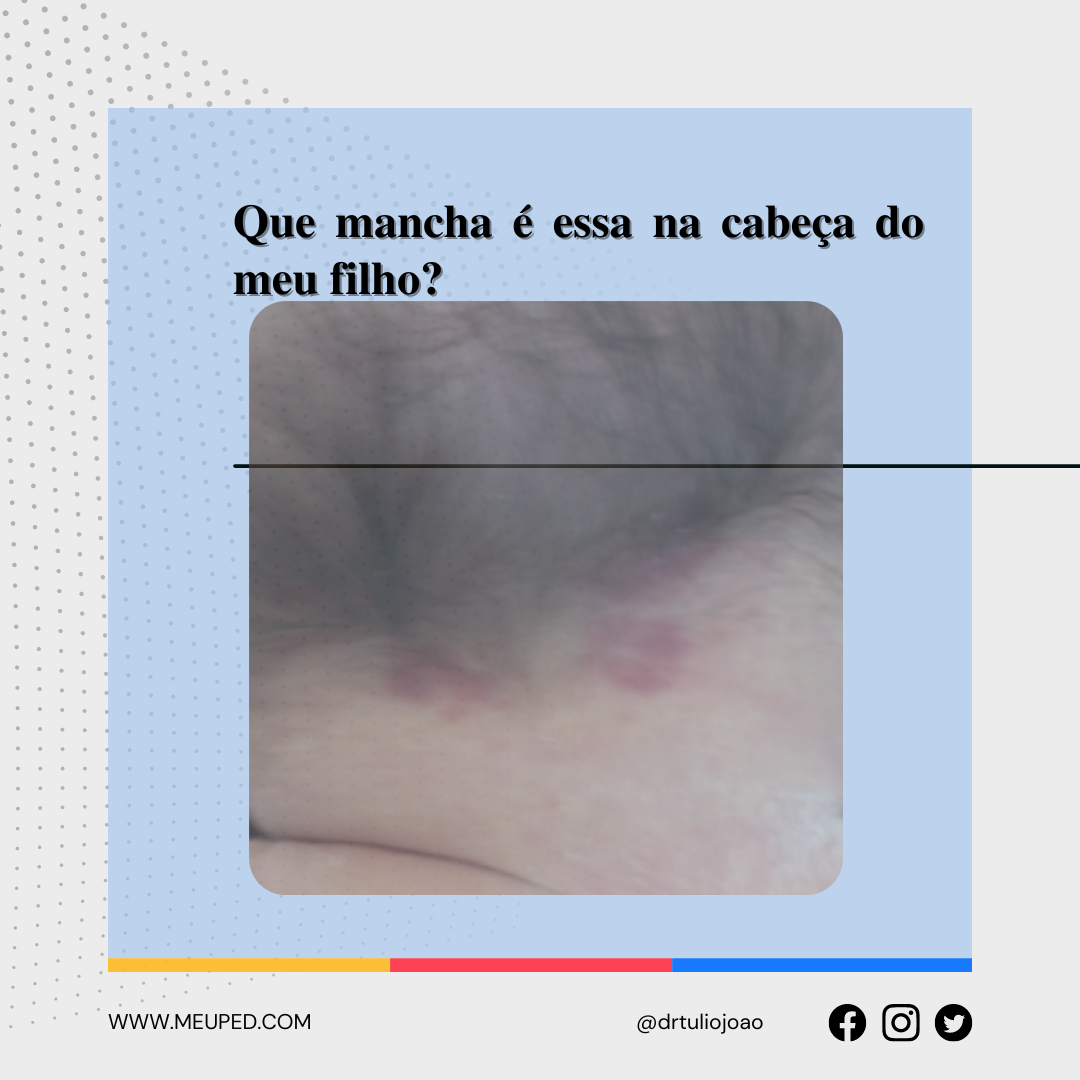
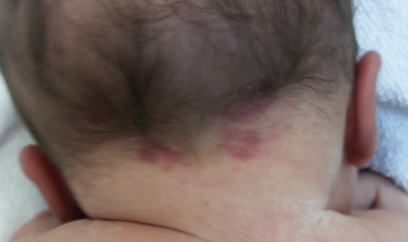
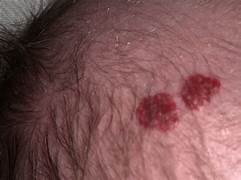
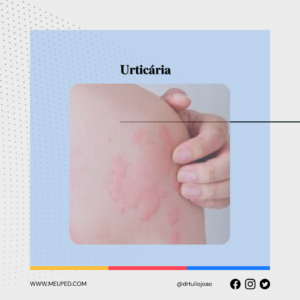
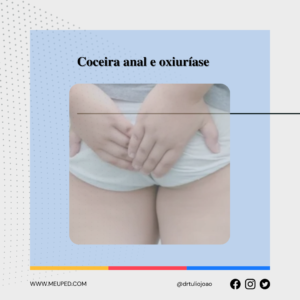
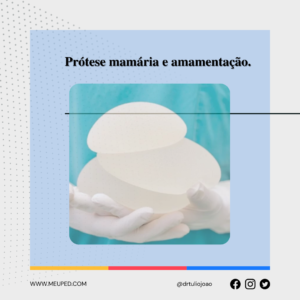
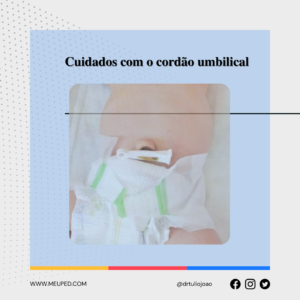
A deficiência de ferro é a principal deficiência de micronutrientes no Brasil. Infelizmente, os dados são alarmantes: cerca de 33% das crianças entre 6 meses e 5 anos apresentam deficiência de ferro no organismo. Mas por que isso é tão preocupante?
Quando pensamos em ferro, logo associamos à anemia. No entanto, hoje sabemos que esse micronutriente vai além de apenas auxiliar na formação das hemácias. O ferro está envolvido em diversas funções enzimáticas e sua carência pode afetar o sistema imunológico, o sistema endócrino, o crescimento e o desenvolvimento cerebral.
Diante dos dados alarmantes da população brasileira, o Brasil criou um programa nacional de suplementação de ferro. O objetivo desse programa é identificar os grupos de risco, aplicar medidas preventivas e tratar aqueles que já apresentam deficiência. Essas ações buscam garantir um melhor desenvolvimento cerebral e comportamental das nossas crianças, resultando em adultos com maior capacidade cognitiva.
Mas, doutor, quando é necessário iniciar a suplementação?
A suplementação de ferro é recomendada para todas as crianças a partir dos 6 meses, independentemente do uso de fórmula infantil ou aleitamento materno.
É importante destacar que crianças com algum fator de risco devem iniciar a suplementação mais cedo, já aos 3 meses. Os fatores de risco incluem: deficiência materna de ferro, perdas sanguíneas durante a gravidez, gestantes que não foram suplementadas com ferro durante a gestação e lactação.
Crianças prematuras necessitam de atenção especial, devendo iniciar a suplementação com 30 dias de vida.
Quando posso fazer o primeiro exame do meu filho para avaliar a deficiência de ferro?
Conforme a Sociedade Brasileira de Pediatria, o primeiro exame para avaliar a carência de ferro no organismo deve ser realizado aos 12 meses. Pacientes com fatores de risco e que não receberam suplementação preventiva devem realizar o exame logo na primeira consulta.
Até quando meu filho precisa suplementar ferro?
A suplementação de ferro deve ser mantida até os 2 anos.
O ferro é essencial para o nosso organismo e sua deficiência está relacionada a um pior desenvolvimento cognitivo. Não podemos deixar nossas crianças sem esse micronutriente tão importante, especialmente nos primeiros 5 anos de vida, quando o cérebro está realizando suas principais conexões e crescendo rapidamente.
Fontes:
https://bvsms.saude.gov.br/bvs/publicacoes/manual_suplementacao_ferro_condutas_gerais.pdf